Arahnoidită cerebral, opto chiasmatic, spinării
arahnoidită - este o inflamație a membranei arahnoide a creierului. Cu toate acestea, doar o singură leziune arahnoidiană izolată, practic, nu are loc, deoarece este lipsit de vase de sânge proprii, în general, procesul continuă cu insuficiență hepatică ușoară (vasculară) coajă. De aceea, corect să vorbim de meningita.
Cauzele arahnoiditei
Arahnoidită cauzat cea mai mare parte infecții, inclusiv neuroinfecțiile. Cauza arahnoidită poate fi, de asemenea, intoxicații și leziuni. Arahnoida și cojile din jur marcate opacitatea și îngroșarea lor. Arahnoidită duce adesea la adeziuni, prin care între cojile apar conjunctive spayki- sudurile de turbiditate vizibile și proliferare vasculară și uneori chisturi formate. În funcție de localizarea procesului principal distinge arahnoidită suprafața convexă a creierului (convexital) opto-chiasmatic, fosa posterioara si spinal.
Simptomele arahnoiditei
Dintre simptomele arahnoiditei cerebrale, în primul rând sunt dureri de cap de difuze, caracterul mai puțin locale.
arahnoidită Convexital, situat de obicei în partea din față a creierului, și, prin urmare, un simptome focale de motor și senzoriale caracter. Poate avea loc atât focale și crize generale.
arahnoidită chiasmatic optoelectronic are loc după un prejudiciu, cele mai frecvente infectii si inflamatie la trecerea de la frontal din apropiere, etmoid și sinusurile sfenoidale. Boala începe cu o scădere treptată a vederii la ambii ochi. În fundusului, uneori, ea a marcat nevrită optică. Pot exista simptome de creșterea presiunii intracraniene, iar apoi boala poate semăna cu tumoroznuyu imagine. În diagnosticul arahnoiditei-optice chiasmal trebuie să aibă în vedere în mod constant posibilitatea de nevrită optică, care este jumătate din cazuri este debutul sclerozei multiple.
Arahnoidită fosei posterioare apar dupa un prejudiciu, comune infecții și inflamații la trecerea la shell. din apropiere otogennyh focare. Mai devreme și mai des afectate .VIII pereche de nervi cranieni apar tinitus, vertij, poshatyvanie- mai tarziu se alatura pierderea auzului si cade uneori calorice proba- implicate perechi V și VII nervi. Nistagmus poate să apară. În cazurile severe de simptome focale însoțite de un sindrom gipergenzionno hidrocefalie pronunțat, inclusiv sfarcurile stagnante. Cu o astfel de pseudotumor în timpul arahnoiditei greu de distins de fosa posterioara tumori.
arahnoidită Spinal adesea localizate în sacrale lombo sau toracice otdele- apare uneori leziunea membranei arahnoidici difuză.
arahnoidită spinala se caracterizeaza prin durere de tip radicular, care ar putea adera la simptomele de compresie maduvei spinarii.
Diagnosticul arahnoiditei
Crucial în diagnosticul arahnoiditei spinării sunt rezultatele mielografie cu matsodilom. În unele cazuri, diagnosticul final de natura inflamatorie a comprimării rădăcinilor sau a măduvei spinării este stabilită numai în timpul revizuirii chirurgicale.
Este necesar să se sublinieze tendința nejustificate de expansiune diagnostic arahnoiditei la toate cazurile neclare de boli cerebrale și spinale. O tendință similară poate fi urmărită foarte clar în populația de pacienți cu dureri de cap cronice. Între timp, nu mai puțin de 90% din cazuri sunt cauzate de factori dureri de cap vasomotorii. Ar trebui să fie în permanență conștienți de frecvența tsefalgicheskogo sindrom cu nervozitate.
In ultimii ani, a devenit mult raritate aparentă a așa-numitei arahnoiditei din fibre chiasmal și, astfel, a redus numărul de intervenții chirurgicale pentru această formă.
Destul de fețe controversate și diferențiale de diagnostic ale acestor forme arahnoidită fosei posterioare, care sunt prezentate izolat leziune VIII nerv la o durere de cap moderata.
rol important în prevalența diagnosticului arahnoiditei cerebrală joacă pnevmoentsefalogramm interpretare greșită în astfel de cazuri. Ca o regulă, imaginea tradițională "arahnoidită chistică" de fapt, reflectă procesele atrofice rezidualyaye și spații de expansiune podobolochechnyh este o sufragan a caracterului. Și subestima variația mare a imaginii normale pnevmoentsefalograficheskoy.
tratamentul arahnoidită
În prezența focarelor infecțioase bacteriene - antibiotice, sulfonamide. În toate cazurile prezentate de iod preparate, biostimulants, diuretice, analgezice.
Indicațiile pentru o intervenție chirurgicală apar atunci când arahnoiditei optic-chiasmatic și leziunile inflamatorii ale fosei posterioare cochilii care apar cu o ocluzie imagine. Tratamentul chirurgical este de asemenea supus unei compresie inflamatorii ale măduvei spinării, și arahnoidita cauzate de durere radiculara persistenta.
Arahnoidită opto-chiasmatic
Se caracterizează mai ales printr-un declin progresiv în claritate a vederii la unul sau ambii ochi. În același timp, ea a relevat îngustarea concentrică a câmpului vizual, scotoame centrale de multe ori hemianopsia bitemporal. De obicei, marcat printr-o atrofie a nervului optic stagnante sau modificări nevritice. La unii pacienți, sindromul Kennedy detectat - o combinație a unui scotom central și atrofie optică primară într-un ochi cu stagnant la celelalte modificări. Odata cu deteriorarea nervului optic adesea au leziuni ale olfactiv si oculomotori nervii, plămânii semne piramidale. tulburări hipotalamice sunt, de asemenea, posibile - diabet insipid, patologia diferitelor tipuri de schimburi, pubertate precoce, etc ..
O fibră-chiasmatic cu dezvoltarea acută, în cele mai multe cazuri, are un prognostic favorabil. Odată cu scăderea treptată a acuității vizuale ca recuperarea sa este lentă și de obicei incompletă. În diagnosticul A. sunt importante metode de cercetare suplimentare: Echo-EG EEG, tomografie computerizata, angiografie. Un flux pe termen lung, de multe ori cu exacerbări repetate, care cauzează de obicei boli infectioase si leziuni cerebrale traumatice.
arahnoidită cerebrală
A. Când convexital proces cel mai frecvent este localizată în convolutiile centrale, care sunt, de obicei manifestate clinic focal (dzheksonovskimi) se potrivește. Pentru aceste convulsii clonice tipice anumitor grupe musculare sau parestezie (localizare A. la gyrus centrală posterioară sau superioară a regiunii parietal) cu distribuirea ulterioară în conformitate cu topografia centrelor de motilitate sau sensibilitate. Conștiința este astfel păstrată. Procesul poate fi extins la polul opus, ceea ce duce la o perturbare a conștiinței. Cea mai caracteristică este componenta lor focal. După sechestrare pot prezenta slabiciune la nivelul membrelor scurt pe partea de sechestrare și confiscare este - hemipareze ușoară sau insuficiență tractului cortico-spinal. EEG detecta centrul activității de epilepsie.
O fosa posterioară de obicei, se execută greu, cu sidromom hipertensive severe. Dureri de cap (continuă sau paroxistică) este însoțită de vărsături repetate, amețeli, și, uneori, bradicardie. Mai devreme apar modificări stagnante în fundusului. Deoarece simptomele de leziuni cerebrale focale sunt de obicei marcate ataxie statică și locomotorie, nistagmus, tremor intenție, hipotensiune musculară, etc, de multe ori cu o singură mână. Când procesul de localizare în rădăcini afectate mostomozzhechkovogo unghi VII și VIII perechi și la un proces de răspândire și nervi cranieni VI. O fosa posterioară are o mulțime de manifestări comune ale aceleiași localizarea tumorii, dar este mai blândă, cu nici o creștere clară a simptomelor.
arahnoidită spinării
Deoarece prevalența procesului este împărțit în diseminate, difuze și limitate. Manifestările clinice depind de procesul de natura, prevalenta si localizare. Sindromul radiculalgie caracteristic în combinație cu tulburări de conducere și segmentale nu brusc pronunțat. Marcat pareza periferică a mușchilor individuali, a plămânilor, pareza central sau simptome boala cortico spinală, tulburări senzoriale și de tip segmentală conductor. Lichidul cerebrospinal este adesea determinată prin disocierea proteinelor celulei. Copiii sunt rare.
arahnoidită chistică
Are multe manifestări similare cu opuholyu- spinarii extramedulare pot duce la sindromul de compresie cu prezența blocului de spațiu subarahnoidiene, care este o indicație directă pentru intervenție chirurgicală.
Tratamentul. Terapia combinată ar trebui să ia în considerare o posibilă boală cu etiologie, manifestări clinice și de stadiul de dezvoltare a acesteia. In toate formele de A. prescrie antibiotice cu spectru larg - ampicilina sau carbenicilina la 200-300 mg / kg pe zi, timp de 12-14 zile, sulfonamide (sulfadimetoksin de 0,25 mg / kg 1 data pe zi timp de 5-7 zile și colab.), salicilați. În cazurile severe, se arată utilizarea de steroizi. In mod avantajos, antihistaminice de atribuire -. Suprastina, fenkorola, Tavegilum etc, și la fiecare 5-7 zile ar trebui să fie înlocuită cu medicamentul. Sindromul hipertensiv eliminat prin deshidratarea terapie. Asociați glicerol (0,5-1,0 g / kg pe zi), furosemidul (0,02-0,04 g pe zi), precum și alte medicamente utilizate pe scara larga ameliorarea circulației cerebrale - .. cinarizina, Cavintonum etc. In teonikol reducerea remisiune terapiei efectuate cu vitaminele, anticolinesterazice (oksazil, neostigmina, galantamina), aminoacizi, medicamente nootropici (piriditol, Pantogamum, Nootropilum și colab.). Pe parcursul acestei perioade arată, de asemenea, terapia absorbabil biostimulants - l și așa mai departe pentru 32-64 unități (în funcție de vârstă), extract de aloe etc. Când rumolon crize jacksoniene nevoie de tratament pe termen lung cu anticonvulsivante (mai bine benzonal, fenobarbital pură sau în Glyuferal. - paglyuferal). Când opto-chiasmal A. scăderea acuității vizuale cu termen lung (în 4-6 săptămâni sau mai mult) terapia hormonală. In aceste cazuri, se arată administrarea retrobulbare de hidrocortizon (5-10 mg), și uneori - chirurgie. Atunci când atrofia nervului optic cheltui Iodi-tiile de Bourguignon sau lidazy elektoforez. Tratamentul chirurgical - îndepărtarea (golire) chisturi, cicatrici, adeziunile.
----------------------------------------------------------------------------------------------------------------------;
Arahnoidită (meningita) - cronică autoimună difuz aderențe arachnoida proliferative, de preferință, moale și meningele.
Cu expertiza și pozițiile clinice, este important să se facă distincția între cele două variante patogene arahnoiditei cerebrale:
- Reală (curent) arahnoiditei: aderențe activă natură autoimună, care curge cu formarea de anticorpi la membranele creierului, sub forma unor schimbări productive arahnoendoteliya hiperplazie, care duc la moarte și obliterare angrenează canale likvoronosnyh în spațiul subarahnoidian. Tipice cochilii ale leziunii difuze care implica strat molecular al cortexului, ventriculii uneori ependimei, horeoidnogo plex. Pentru o intermitentă progresivă și cronică.
- stare reziduală după CNS sau traumatisme craniocerebrale cu rezultat in obliterare, cochilii fibroza (de obicei limitate) pentru a forma adeziuni și chisturi la locul de necroză. Există o regresie completă sau parțială a simptomelor din perioada acută (excepție - crize epileptice). O progresivă, de regulă, absentă.
Acest capitol discută întrebările clinice și ITU privind doar pacienții cu reale Arahnoidita (reale).
epidemiologie
Evoluția conceptului de boală clinică (accent adevărat arahnoiditei real clinic) forțat să revizuiască ideile anterioare despre prevalența acesteia. Aparent, arahnoidita este de aproximativ 3-5%, printre bolile organice ale sistemului nervos (Lobzin B. S., 1983). La două ori mai frecvent la barbati. În mod clar dominat de persoane tinere (sub 40 ani). Supradiagnosticarea este o cauză majoră număr inutil de mare de pacienți cu arahnoidită cerebrală, în BMSE inspectate. Date privind Adevărații handicap din cauza arahnoidită din același motiv lipsesc.
Etiologia și patogeneza
boala Polyetiology. Cauze principale: gripa și alte infecții virale, amigdalite cronice, rinosinuzita, otita, leziuni traumatice ale creierului. În general, infecția este cauza bolii în 55-60% dintre pacienții cu traumatisme cranio-cerebrale închise - 30%, 10-15% este cu siguranta judeca factorul etiologic este dificil (Peel BN, 1977- Lobzin VS 1983 ).
Cea mai frecventă cauză a arahnoiditei infecțioase - gripa. Arahnoidită se dezvoltă în perioada cuprinsă între 3-5 luni la un an sau mai mult după ce a suferit gripa, din cauza timpului necesar pentru punerea în aplicare a procesului autoimun.
Rinosinusogennaya etiologie fiabil instalat în 13% din toate arahnoiditei cerebral (Gushchin AN, 1995). Boala se dezvolta lent, de obicei, la agravarea rinosinuzita. După un traumatism craniocerebral închis interval lucid și consumatoare de timp (de obicei 6 luni la 1,5-2 ani). Gravitatea prejudiciului nu este critică, cu toate că procesul de plic adesea adeziv este format după traumatisme cerebrale, hemoragie subarahnoidiană traumatică. Principalul factor patogen - producerea de anticorpi la antigeni ale membranelor deteriorate si a tesutului cerebral.
clasificare
În funcție de arahnoidită izolat localizare preferențială: 1) konveksitalnyy- 2) bazilar (în particular, chiasmatic optic, interpedunkulyarny) - 3) din fosa posterioară (în particular, unghiul de pod cerebeloase, rezervoare mari). Cu toate acestea, o astfel rubrification nu este întotdeauna posibilă datorită adeziunile difuze.
Având în vedere caracteristicile patologice utile pentru a distinge între adeziv și arahnoidită-adeziv chistică.
factori de risc, progresia
- infecție acută Transferate (de obicei, meningita virală, meningoencefalită).
- infecții cronice focale supurative ale localizare craniană (amigdalite, sinuzita, otita medie, mastoidita, parodontită și altele.).
- prejudiciu craniocerebrale închis, în special re.
- Predispun și contribuind la factorii de agravare: munca fizică grea în microclimat nefavorabil, oboseala, alcool sau alte intoxicații, traume de localizare diversă, gripa recurente, SARS.
Clinica și criteriile de diagnostic
1. O informație istorie: 1) factori etiologici riska- 2) dezvoltă încet și treptat. Inițial adesea simptome astenice-nevrotice, iritative (convulsii), apoi hipertensivi (cefalee și colab.). deteriorare treptată, îmbunătățirea uneori temporară.
2. Cercetare neurologice, simptome cerebrale și locale, în proporții variabile, în funcție de procesul de localizare predominantă.
1) simptome cerebrale. La baza - liquorodynamics încălcare (circulație lichior), cel mai pronunțat atunci când găuri obliterarea Magendie și Lyushka, mult mai puțin - horioependimatita datorate. Simptomele clinice sunt cauzate de hipertensiune intracraniană (96%) sau lichior de hipotensiune (4%). Sindromul hipertensiv este tot mai pronunțată în arahnoidită posterior fossa, când 50% dintre pacienți, pe fondul simptomelor focale stagnare a nervului optic observate. Dureri de cap (80% din cazuri), de obicei dimineata, arcuire, durere în timpul mișcării globilor oculari, efort fizic, strecurat, tuse, greață, vărsături `. De asemenea, includ: natura non-sistemică a amețeli, tinitus, afectarea auzului, disfuncții vegetative, senzor de iritabilitate crescută (intoleranță la lumină, sunete puternice, etc.), Meteozavisimost. Simptomele neurasthenic frecvente (slăbiciune, oboseală, iritabilitate, tulburări de somn).
Crizele Liquorodynamic (acute care rezultă încălcări dyscirculatory) prezintă simptome cerebrale îmbunătățite. Acceptate oferă lumină (dureri de cap câștig scurt, amețeli ușoare, greață) - severitate moderată (dureri de cap mai severe, săraci generală de sănătate, vărsături) și crize severe. Recente se extind de la câteva ore până la 1-2 zile, manifestat dureri de cap severe, vărsături, slăbiciune generală, încălcarea de adaptare la influențe externe. Tulburări frecvente și-vegetative visceral. În funcție de frecvența distinge rare (de 1-2 ori pe lună sau mai puțin), frecvență intermediară (de 3-4 ori pe lună) și frecvente crize (mai mult de 4 ori pe lună).
2) Simptomele locale sau focale. Aceasta este determinată în principal de localizarea modificărilor organice din meningelor și structurile adiacente. În general, simptomele focale predomină fenomene de iritație, nu o pierdere. Excepție - opto chiasmatic arahnoidită.
- arahnoidită convexital (25% dintre pacienți, cel mai frecvent etiologia traumatică). Caracterizat prin predominarea simptomelor locale (în funcție de suprafața leziunii de convolutii centrale, parietal, temporal). In forma chistică arahnoidită, de obicei, ușoare sau moderat exprimate de motor și tulburări senzoriale (insuficiență piramidală sau monopareza lumina hemi, gemigipesteziya). crizele tipice (35% dintre pacienți), care sunt de multe ori prima manifestare a bolii. Frecvente crize parțiale secundar generalizate (Jackson), uneori cu deficit neurologic tranzitorie postparoksizmalnym (paralizia lui Todd). Polimorfismul crize caracteristice datorită frecvente proces temporal localizare: simple și complexe (psihomotorii), cu o generalizare secundară parțială, primare generalizate, combinația lor. Pe EEG 40-80% dintre pacienți (pe date diferite) detectată activitate epileptice, inclusiv complexele de vârf - unde lente. simptome cerebrale sunt moderate, dureri de cap, exprimate frecvent în stare krizovoe acută;
- arahnoidită bazilare (27% dintre pacienți) poate fi avansat sau localizate în principal în partea din față, fosa craniana de mijloc, în rezervor interpeduncular sau opto chiasmal. Atunci când o distribuție semnificativă a adezivului în proces implică multe nervi cranieni de la baza creierului (I, III-VI pereche) care determină boala clinică. Este de asemenea posibil insuficiență piramidală. simptome cerebrale sunt ușoare până la moderate. tulburări mentale (oboseală, pierderea memoriei, atentie, performantele mentale) adesea observată în fosa craniană anterioară arahnoidită.
Simptomele cele mai distincte în cazul arahnoiditei-fibra chiasmal. In prezent rar diagnosticat, deoarece, în cele mai multe cazuri, sindromul chiasmatic este cauzată de alte motive (a se vedea., „Diagnosticul diferential“). Cel mai adesea se dezvoltă după o infecție virală (gripă), vătămare, împotriva sinuzita. simptome cerebrale este slab sau absent. Simptomele initiale - apariția rețelei în fața ochilor, o scădere progresivă a acuității vizuale, de obicei o dată bilaterală, în termen de 3-6 luni. În fundus - în primul rând, atrofie optică rapidă atunci. Câmpul vizual - concentrice, îngustarea mai puțin bitemporal, o scotom centrală bilaterală. Endokrinnoobmennye posibile perturbări ca urmare a implicării în procesul de hipotalamus;
- arahnoidită fosei posterioare (23% dintre pacienți), de obicei post-infecțioase, otogenny. Destul de des există o grea, pseudotumor în legătură cu liquorodynamics severe, nervi cranieni grup caudal, simptome cerebeloase. Când localizarea preferențială în unghiul Mosto-cerebeloase înainte de văzut înfrângerea VIII perechi de nervi cranieni (tinitus, pierderea auzului, amețeli). suferă Ulterior nervului facial, cerebeloasă detectat eșec, simptome piramidale. Primul simptom al bolii poate fi, și durere facială, ca urmare a neuropatiei a nervului trigemen. rezervoare mari arahnoidită și structurile adiacente are cea mai mare severitate al sindromului hipertensiv datorită obliterare likvoronosnyh căi și încălcări ale feței ieșire de hoț. crize severe frecvente, exprimate în simptome cerebeloase. Complicații - dezvoltarea siringomieliticheskoy de chisturi. Având în vedere starea gravă a pacienților trebuie uneori să recurgă la o intervenție chirurgicală.
3. Aceste studii suplimentare. Nevoia de evaluare adecvată, din cauza dificultății și arahnoiditei de diagnosticare de multe ori inexacte. judecata inadecvată a adevăratei Arahnoidita (reală) numai pe baza modificărilor morfologice detectate în PEG, cu CT, studiu RMN fără a ține cont de particularitățile tabloului clinic al bolii (a progresive primele simptome, apariția de noi simptome). Prin urmare, obiectivare necesară a plângerilor, dovezi ale sindromului hipertensiv, tulburări de vedere, frecventa si severitatea crizelor, crize epileptice.
Numai o comparație a datelor clinice și rezultatele cercetărilor suplimentare oferă un motiv pentru a diagnostica adevărata Arahnoidita curent și deosebească de stările stabile reziduale:
- kraniogramme. Uneori, simptomele detectabile (impresiunile digitale, porozitatea Sella spătarului, de obicei, indică faptul că am avut în trecut, creșterea presiunii intracraniene (un traumatism cranian vechi, infecție), în sine, nu pot depune mărturie în favoarea arahnoidită curente;
- Echo-EG vă permite să obțineți informații despre prezența și severitatea hidrocefalie, dar nu de a judeca caracterul ei (normotensivi, hipertensiv) și rațiune;
- puncție lombară. presiune CSF a crescut la grade variate la jumatate din pacienti. In timpul exacerbare arahnoidită posterior fossa, bazal poate ajunge la 250 la 400 mm de apă. Art. minciuna. Reducerea presiunii are loc în horioependimatitah. Numărul de celule (până la câteva zeci per 1 L) și proteină (0,6 g / l) crește în cazul activității procesului, restul pacienților în mod normal, și conținutul de proteine, chiar sub 0,2 g / l;
- PEG este de mare valoare de diagnostic. semne Revealed arahnoidită Adeziv, cicatrici, hidrocefalie interne sau externe, proces atrofică. Cu toate acestea, datele pot fi o bază PEG diagnostic arahnoiditei adevărat numai atunci când caracteristicile particulare și evoluția clinică a bolii. Ele sunt de multe ori dovezi ale modificărilor reziduale în spațiul subarahnoidian și problema a creierului dupa un prejudiciu, SNC, apar la pacienții cu epilepsie, fara semne clinice arahnoiditei;
- CT, MRI permite obiectiveze adeziv și procesul atrofica, prezența hidrocefalia și a naturii sale (arezorbtivnaya, ocluzie), cavități chistice, elimina masa lezionala. CT cisternography dezvaluie semnele directe de configurare a spațiului schimbă subarahnoidiană și cisterne. Cu toate acestea, informațiile primite sunt de valoare de diagnostic numai atunci când o puncție lombară adecvată a datelor de evaluare (în special starea de presiune lichior), boala clinică generală;
- EEG dezvăluie focare de iritație la arahnoidită convexital, activitatea convulsivă (78% dintre pacienții cu crize epileptice). Aceste date indică în mod indirect sunt doar posibilitatea de a procesului de adeziv în sine nu constituie un diagnostic;
- cercetare imunologice, pentru a determina conținutul de serotonină și a altor neurotransmițători în sânge și lichidul cerebrospinal sunt importante pentru a judeca activitatea procesului inflamator al carcasei, gradul de implicare în substanța creierului;
- Studiu oftalmologică utilizate în scopuri de diagnosticare, nu numai la Arahnoidita optic-chiasmal dar difuze ca urmare a implicării frecvente cai vizuale in procesul de boala;
- Diagnosticul ENT este important în primul rând pentru a determina etiologia arahnoiditei;
- cercetare psihologică experimentală permite evaluarea obiectivă a stării funcțiilor mentale, gradul de pacient astenie.
diagnostic diferențial
1. Volumul de proces (deosebit de important și cel mai responsabil). Pe baza caracteristicilor clinice, dinamica acesteia. Dificultăți adesea in tumorile benigne ale fosei craniene posterioare, hipofizei si arta Sellar (vezi. Sec. 7.2.).
2. Optical arahnoidită chiasmatic: a) cu nevrită optică, mai ales în scleroza multiplă, în special dacă observate în debutul bolii. Unele caracteristici clinice retrobulbare nevrite: techenie- remitent de obicei unilaterala de disociere porazhenie- clinică între acuitatea vizuală și severitatea modificărilor asupra ochilor dne- rapidă (în 1-2 zile), scăderea acuității vizuale și variațiile sale în timpul zilei și spontan (pentru câteva ore , zile, săptămâni) reducerea la 1,0 zecimi sau instabilitatea bovinelor centrale (vezi capitolul 3) - b) cu atrofie optică ereditară Leber: .. moștenire asociată cu podeaua, scăderea bruscă progresivă Notele de vizibilitate în ambii ochi, fără remisiuni. În ciuda informațiilor despre prezența aderențelor în zona chiasmal nu pot fi luate în considerare în arahnoiditom- chiasmal) tumora zona chiasmosellar (vezi. Sec. 7.2.).
3. neurosarcoidoză. cochilii Invinge maduva frecvente si clinic proces granulomatoasă cea mai izbitoare manifestare sarkoidoznogo (Makarov Yu et al., 1995). Se dezvoltă în 22% dintre pacienții cu leziuni organice sarkoidoznym ale sistemului nervos pe fondul granulomatoza pulmonar sau ganglionii limfatici periferici. granulom sarcoidozice localizate în membranele moi și arachnoida, în primul rând pe baza creierului. Procesul poate fi difuză și limitată, de multe ori localizare fibra-chiasmal, cu atât mai puțin în fosa posterioară. Granuloame ocupat și regiunea hipo-talamo-pituitara, care se manifestă, uneori, diabet insipid severe și alte tulburări endocrine. La baza creierului, multiple granuloame sunt bine identificate prin IRM. Tabloul clinic corespunde unui aranjament avantajos granuloamelor. tulburări Liquorodynamic, hidrocefalie mai pronunțate în arahnoidită avansate. In timpul unei exacerbare în lichidul cefalorahidian poate fi mic pleiocitoza limfocitara. Sarcoidoza este de fapt unul dintre factorii etiologici arahnoiditei. Cu toate acestea, în special în patogeneza (proces de producție pe fondul granuloamelor specifice), kurabilnost bun (corticosteroizi, presotsil, Plaquenil, antioxidanți), înfrângerea cochilii împreună cu sarcoidoza plămânilor și a altor organe interne sunt obligate să-l o boală independentă în considerare.
4. Consecințe închise sau traumatismul craniocerebral deschise (de obicei, greu), SNC (meningita, meningoencefalita) cu adherens reziduale, modificări fibroase, chistice în cochiliile de obicei limitat, fără evoluție progresivă a bolii. Crizele de epilepsie în această situație nu sunt baza pentru diagnosticul adevărat arahnoidită curent. De asemenea, trebuie avut în vedere în cazul epilepsiei idiopatice, atunci când PEG sau tehnici imagistice pentru a detecta modificările locale în coajă.
5. nevroză (neurastenie frecvent) sau sindromul nevrotic în bolile organice și leziuni ale sistemului nervos (datorită tulburărilor psihice frecvente în tabloul clinic al arahnoidită reale).
Curs și prognoză
În mare parte determinată de etiologia localizarea predominantă a adeziunilor. Baza pentru un adevărat diagnostic de arahnoiditei - un curs cronic cu exacerbări. Șanse unor eșecuri, starea de relativă (și, uneori, pe termen lung) de compensare, care de multe ori vine cu varsta, din cauza procesului de atrofice și, în consecință, o scădere a severității tulburărilor de dinamică lichior. Punct de vedere clinic, prognosticul este favorabil. Este mai rău atunci când-fibra chiasmal forma mai bine la convexital. Pericolul este arahnoiditei fosa posterioară cu hidrocefalie obstructiva. Sarcina a bolii, și, uneori, altele prognoza efectele traumei, SNC, care acționează ca factor etiologic al arahnoidită. prognosticul muncii este mai rau la pacientii cu recidive frecvente, crize, convulsii, deteriorarea progresivă a vederii.
ghidurile de tratament
- Ar trebui să fie efectuate în spital după diagnosticul folosind metode și concluzii suplimentare cu privire la adevărata Arahnoidita (real).
- etiologie Determinată (prezenta focalizare infecție) localizare preferențială și activitatea aderențelor.
- Cursuri repetate și durata tratamentului de droguri:
- glucocorticoizi (prednisolon), la o doză de 60 mg pe zi timp de 2 săptămâni;
- Absorbabile (biohinol, pirogenal, Rumalon, lidasa și colab.);
- deshidratare (la presiune intracraniene);
- antihistaminic, antialergic (Phencarolum, Tavegilum, difenhidramina, etc.);
- care stimulează procesele metabolice din creier (nootropics, Cerebrolysin și colab.);
- corectoare tulburări psihiatrice comorbide (tranchilizante, sedative, antidepresive);
- antiepilepticele (în funcție de natura crizelor epileptice).
- Tratamentul chirurgical. Indicațiile având în vedere natura fluxului și intensitatea manifestărilor clinice cu arahnoidită opto-chiasmal, posterior fossa. Stimularea nervilor optici, prin intermediul electrozilor implantați cu o reducere semnificativa a acuitatii vizuale. Mai mult, reprofilarea focare de infectie (sinuzita, otita medie și altele.).
Medico-sociale Criterii de examinare VUT
- Pe parcursul primar diagnosticul, tratamentul. În funcție de gradul de severitate al bolii VL de la 1 la 3 luni. Continuarea tratamentului pentru concediu medical, având în vedere natura procesului, gradul de reducere (compensare) a funcțiilor perturbate - în medie de 1-2 luni (dacă este posibil, în viitor, să se întoarcă la locul de muncă în specialitate sau mai mici de calificare cu o reducere a salariului).
- In exacerbări ale BH timp de 3-4 săptămâni sau mai mult, în funcție de eficacitatea lor severitate și tratament (pentru perioada de spitalizare sau tratament ambulatoriu). Luând în considerare profesia și condițiile de lucru: mare de timp la efort fizic la locul de muncă, efectuate sub impactul altor factori nefavorabile în procesul muncii (psiho-emoțional, vizual, vestibular și altele.).
- După o criză grea - concediu medical timp de 3-4 zile.
- După intervenția chirurgicală pentru fossa arahnoidită posterior, chiasmal optice (de obicei, cel puțin 3-4 luni, a urmat direcția spre BMSE).
Principalele cauze de invaliditate
- Încălcarea funcțiilor vizuale: reducerea progresivă și îngustarea câmpului vizual. insuficiență socială are loc în același timp limitând posibilitatea pierderii sau capacitatea de orientare vedere detaliată. În acest sens, limitată sau a pierdut capacitatea de a lucra în mai multe ocupații, sau pacienții care au nevoie de asistență permanentă.
- Incalcari liquorodynamics manifesta sindromul de obicei hipertensive cu stări krizovoe repetate. Confirmată la examenul de spital, în special rezultatele punctie lombara, crize hipertensive limitează funcțiile vitale ale pacienților. În timpul crizei greutatea medie și deosebit de grele, este posibilă tulburare de orientare scade capacitatea de luare a deciziilor, rezultând într-o incapacitate temporară de a continua. Crizele repetate, în special însoțite de amețeli, tulburări vegetative poate limita în mod semnificativ activitatea de viață și a pacienților cu handicap.
- Crizele de epilepsie duce la o restrângere a vieții și a capacității de muncă afectată din cauza pierderii controlului periodic al pacientului asupra comportamentului lor, și, prin urmare, nu pot fi exploatate într-un număr de profesii.
- Sindromul astenic-neurotic, vegetative legate distonie duc la maladaptation (reducerea toleranței la factorii climatici, zgomotul, lumina strălucitoare, tensiunile de fabricare). Acest lucru limitează funcțiile vitale ale pacienților, în funcție de natura și condițiile de angajare.
- Combinația acestor sindroame cerebeloase, tulburări vestibulare (în principal în posterior arahnoiditei fosei craniene) exacerbează gradul de limitare a funcțiilor vitale ca urmare a încălcării capacității locomotoare, reducerea activității manuale. Acesta poate fi motivul pentru restricțiile și, uneori, de invaliditate.
Exemple de diagnostic formulări
- fossa cerebral arahnoidită posterior (otogenny) cu un sindrom hipertensiv pronunțat, frecvente crize severe, tulburări cerebeloase moderate și vestibulari în faza acută;
- arahnoidită creier (post-traumatic) localizare convexital cu crize rare generalizate, crize secundar hipertensive rare de lumină în remisie;
- efectele traumei craniocerebrale închise în forma de simptome stem organice ușoare, arahnoidita chiasmal din fibre cu atrofie parțială a nervului optic de ambii ochi, scădere moderată a acuității vizuale și îngustarea concentrică a câmpului de vedere exprimat sindrom astenic, un curs lent progresiv.
Contraindicat în tipuri și condiții de muncă
- contraindicații generale: stres fizic și mental semnificativ, impactul factorilor adverse în procesul de muncă (vreme, vibrații, zgomot, expunerea la substanțe toxice, etc.).
- Individual - în funcție de sindromul de bază sau o combinație de mai multe afecțiuni clinice importante:, convulsii vizuale liquorodynamic, epileptici, disfuncție vestibular, etc. De exemplu, cu pacienții semnificative de depreciere vizuale de lucru indisponibile care necesită constantă sau dureri de ochi o distincție clară de culori (operatorul gravor corectorului. calculatoare, kolorimetrist artist și altele.).
pacienții apți de muncă
- Cu recidive ocazionale (remisie pe termen) pentru afecțiuni pulmonare liquorodynamics crize epileptice rare sau absența altor tulburări de moderare, fără a afecta posibilitatea de a continua să funcționeze (uneori cu restricții minore la recomandarea KEK), fără handicap.
- Etapa de compensare după terapia cu succes, în mod rațional, angajat (handicap de multe ori recunoscute anterior).
Indicații de trimitere la BMSE
- Anomaliile persistente (exprimate în ciuda tratamentului). Mai întâi de toate sindrom, convulsii, tulburări vizuale hipertensivi.
- Cursul progresiva a exacerbări repetate, creșterea simptomelor neurologice, care presupune o tranziție de a lucra cu o reducere de calificare sau scădere semnificativă a volumului activității industriale.
minimă necesară atunci când direcția studiului BMSE
- Rezultatele studiului liquorologic (presiune, compoziția CSF), de preferință în dinamica.
- Aceste PEG, CT, RMN.
- Kraniogramme.
- Echo-EG.
- EEG.
- Oftalmologica (fundus necesar, claritatea și câmpul vizual în dinamica) și de cercetare otorinolaringologie.
- Aceste cercetări psihologice experimentale.
- Analiza clinică a sânge și urină.
criterii de dizabilitate
Grupa III: insuficiență socială, din cauza necesității de a schimba condițiile de muncă în funcție de natura tulburărilor funcționale (convulsii, sindromul hipertensiv, tulburări ale vederii și altele.). Pacienții care au nevoie de o reducere substanțială a volumului de muncă sau de reconversie profesională în legătură cu pierderea profesiei (conform criteriilor limitează capacitatea de orientare, munca de primul grad). La următoarea reexaminare trebuie să se înțeleagă că reabilitarea cu succes (potrivite pentru boala, plasarea rațională) este baza pentru recunoașterea pacientului utilizabili.
Grupa II: marcat limitarea funcțiilor vitale datorate cursului progresiva a bolii, exacerbari frecvente, funcției vizuale afectare severă persistentă (scăderea acuității vizuale 0,04 0.08 pentru o mai bună ochi văd, îngustarea câmpului vizual la 15-20 °), tulburări liquorodynamic cu crize frecvente severe, convulsii frecvente, vestibular, disfuncție cerebeloasă, sau o combinație de încălcări (criteriile de limitare a capacității de muncă a doua sau a treia orientare gradul la ns, pentru a controla comportamentul de gradul al doilea). Rezultatele benefice ale tratamentului, stabilizarea relativă în cursul bolii posibilitatea dinamicii pozitive a dizabilității.
Grupa I: determinat rar, de obicei, atunci când arahnoidita optikohiazmalnom (orbire, reducerea acuității vizuale la 0,03 pentru ambele sau mai bine văzând cu ochii și o îngustare accentuată a câmpului vizual la 10 ° sau mai puțin în toate meridianele) - privind criteriile limita capacitatea pentru orientarea și auto-suficiență gradul al treilea.
În cazul tulburărilor vizuale persistente și ireversibile după observație timp de 5 ani, un grup de handicap se stabilește fără a specifica perioada de reexaminare.
După o intervenție chirurgicală pe Arahnoidita fosei posterioare sau opto-chiasmal la prima examinare este de obicei definit II de invaliditate, decizia de experți în continuare depinde de rezultatele operațiunii.
Cauzele de handicap: 1) totală zabolevanie- 2) Accidentul de muncă (la arahnoiditei posttraumatic) - 3) de invaliditate din cauza bolii, obținute în timpul serviciului militar și din alte motive militare.
Prevenirea dizabilității
Prevenirea primară:
- Avertizare bolile virale (gripa et al.), Care cauzează arahnoidită;
- tratarea la timp a proceselor inflamatorii localizare craniana (rinosinuzita, otita medie, amigdalite, etc.);
- tratamentul adecvat al pacientilor cu leziuni cerebrale traumatice (inclusiv lumina).
Prevenția secundară:
- diagnosticarea în timp util și tratamentul optim al pacientului diagnosticat cu arahnoidită-how-ului;
- termene BH, luând în considerare gravitatea exacerbări, natura și condițiile de muncă;
- control medical (de 2 ori pe an), cursuri repetate de tratament preventiv, inclusiv dispensare, sanatorii.
Prevenirea terțiară:
- avertizarea recurenței prin eliminarea factorilor de risc de progresie a bolii, inclusiv procesul de lucru (cu cont de contraindicație în funcție de sindromul clinic subiacente);
- dacă este necesar, tratamentul chirurgical în timp util;
- definiție rezonabilă a handicapului, reciclare și dizabilități de învățare III grup cu ocuparea forței de muncă ulterioare.
reabilitare
Programul de reabilitare individuală ar trebui să fie adaptate la severitatea manifestărilor clinice, localizare preferențială a adeziunilor și caracteristicile bolii. Potențialul de reabilitare la pacienții cu arahnoiditei topic, de obicei, destul de mare (severă excepție-optice-chiasmal arahnoidită). Posibilitatea de a atinge nivelul de reabilitare totală sau parțială.
Programul de reabilitare completă (la pacienții cu limitare ușoară sau moderată de viață, desigur, relativ favorabil al bolii) includ supravegherea clinică, tratamentul anti-recidiva, în special, terapie, spital, clinică, măsuri profilaktorii- pentru ocuparea forței de muncă rațională, prin crearea unor condiții de muncă a facilitat încheierea KEK .
Programul de reabilitare parțială (la pacienții cu limitare moderată sau semnificativă a vieții) ar trebui să prevadă măsuri terapeutice mai active, dacă este necesar, tratament durabil ocuparea forței de muncă chirurgical prin asigurarea unui volum redus de afaceri sau de transfer la un alt loc de muncă, care se poate datora pierderii profesiei. În legătură cu acest handicap definite de grup III și au nevoie de reconversie profesională. Acestea din urmă se bazează pe caracteristicile clinice ale bolii, vârsta de învățământ general prin formare în colegiu, școală profesională a sistemelor de protecție socială, ucenicia personală. Exemple de profesii disponibile: aparate de uz casnic, reparator de televiziune și radio, tehnician, efectivele de animale, un administrator, un manager și altele.
Dinamica pozitivă a dizabilității și a reveni la locul de muncă, fără restricții, cu condiția un tratament eficient, utilizarea unor măsuri adecvate de reabilitare profesională și socială se realizează în 70-80% dintre pacienții cu arahnoidită cerebrală.
 Dermaquest
Dermaquest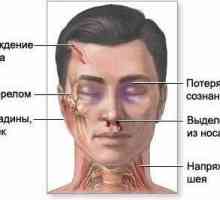 Contuzie cerebrală
Contuzie cerebrală Arahnoidită
Arahnoidită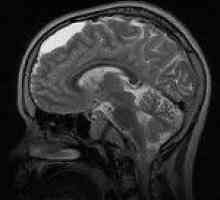 Chisturi arahnoidici ale creierului
Chisturi arahnoidici ale creierului Asimilarea atlasului
Asimilarea atlasului Contuzie cerebrală
Contuzie cerebrală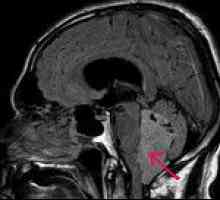 Ependimomul cerebrală
Ependimomul cerebrală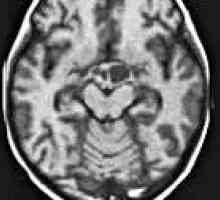 Chiasm gliom
Chiasm gliom Hidrocefalie
Hidrocefalie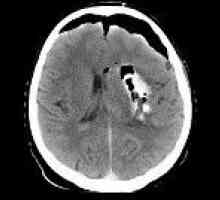 Pneumocephalus
Pneumocephalus Arahnoidită spinării
Arahnoidită spinării Higroma subdurale
Higroma subdurale Ataxie vestibular
Ataxie vestibular Epiduroscopy
Epiduroscopy Meningita la copii
Meningita la copii Epidurit purulent Spinal (pachymeningitis exterior)
Epidurit purulent Spinal (pachymeningitis exterior) Metode de cercetare neuroimagistice
Metode de cercetare neuroimagistice Analiza lichidului cefalorahidian (LCR)
Analiza lichidului cefalorahidian (LCR) Spațiul epidural
Spațiul epidural Puncție lombară
Puncție lombară Reabilitare
Reabilitare
 Chiasm gliom
Chiasm gliom Meningita la copii
Meningita la copii Arahnoidită spinării
Arahnoidită spinării Consecințele edem cerebral
Consecințele edem cerebral Hidrocefalie
Hidrocefalie Higroma subdurale
Higroma subdurale Epiduroscopy
Epiduroscopy Contuzie cerebrală
Contuzie cerebrală